Trong bối cảnh ung thư cổ tử cung vẫn là một trong những ung thư phổ biến và gây tử vong cao ở phụ nữ Việt Nam, việc xác định lứa tuổi tiêm vắc xin HPV hiệu quả nhất có ý nghĩa then chốt đối với chiến lược dự phòng lâu dài, bền vững.
Theo số liệu của Tổ chức Ung thư Toàn cầu (Globocan), ung thư cổ tử cung nằm trong nhóm 10 ung thư có số ca mắc mới và tử vong cao nhất tại Việt Nam. Điều đáng lưu ý, đây là một trong số ít bệnh ung thư đã có vắc xin phòng ngừa hiệu quả, được Tổ chức Y tế thế giới (WHO) khuyến cáo triển khai rộng rãi.
WHO và Trung tâm Kiểm soát và Phòng ngừa dịch bệnh Hoa Kỳ (CDC) khuyến cáo tiêm vắc xin HPV cho trẻ em và thanh thiếu niên, trong đó nhóm tuổi từ 9 -14 được xác định là giai đoạn tối ưu nhất. Ở độ tuổi này, hệ miễn dịch đáp ứng rất mạnh với vắc xin, tạo kháng thể cao và bền vững hơn so với các nhóm tuổi lớn hơn.
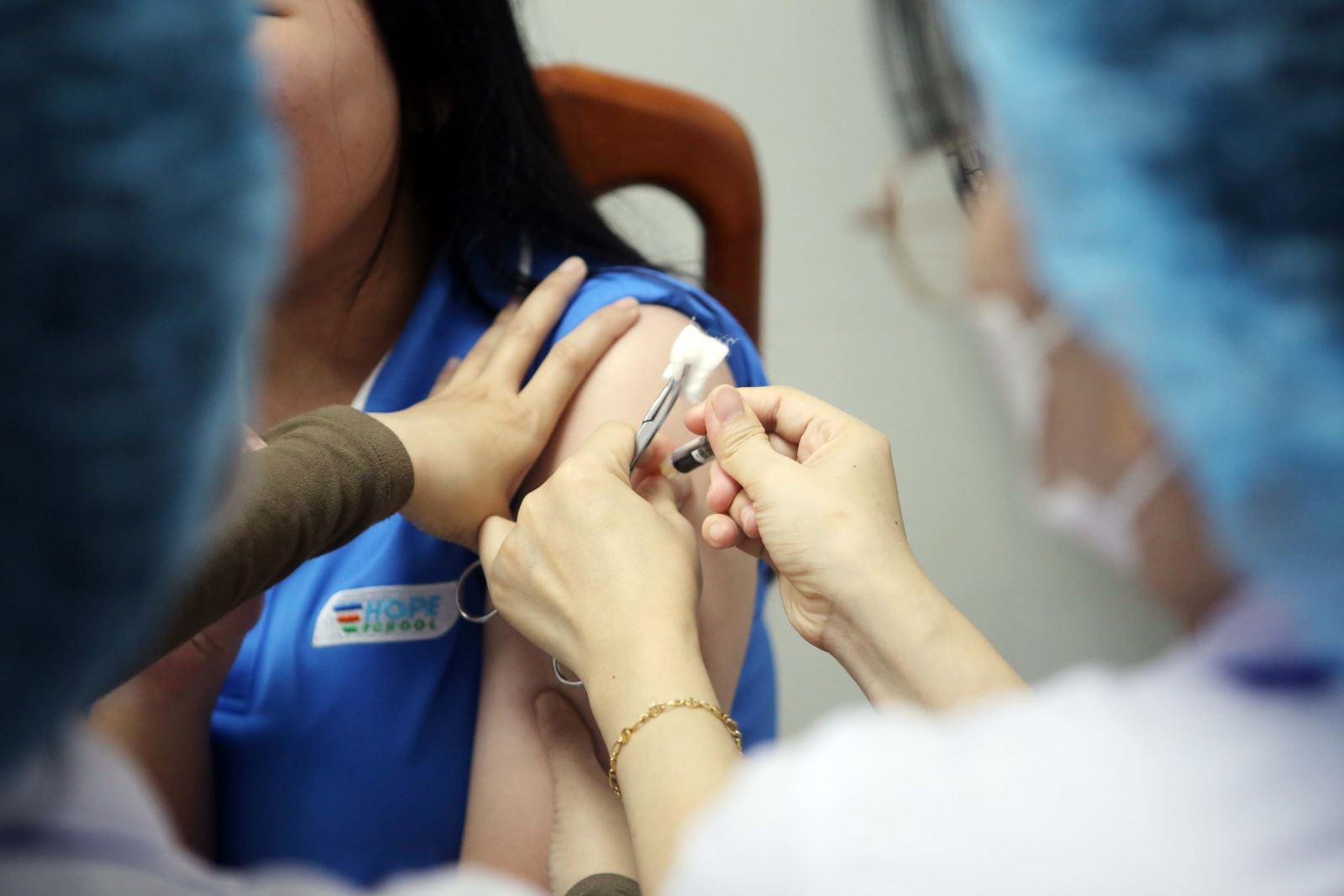
Theo các nghiên cứu miễn dịch học, trẻ từ 9–14 tuổi chỉ cần 2 liều vắc xin cách nhau 6 tháng vẫn đạt hiệu quả bảo vệ tương đương, thậm chí cao hơn so với 3 liều ở người tiêm sau 14 tuổi. Điều này không chỉ nâng cao hiệu quả phòng bệnh mà còn giúp giảm chi phí, tăng khả năng tiếp cận cho cộng đồng.
Từ năm 2018, Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) đã cho phép mở rộng độ tuổi tiêm HPV đến 45 tuổi. Tuy nhiên, các chuyên gia đều thống nhất rằng tiêm càng sớm, trước khi phơi nhiễm với virus HPV, thì lợi ích bảo vệ càng tối ưu.
Vì sao 9 -14 tuổi là “độ tuổi vàng”? Thứ nhất, đa số trẻ ở độ tuổi 9–14 chưa có quan hệ tình dục, đồng nghĩa với việc chưa hoặc rất ít khả năng phơi nhiễm HPV. Vắc xin HPV có tác dụng phòng ngừa, không điều trị nhiễm HPV đã có sẵn. Do đó, tiêm trước khi tiếp xúc với virus là yếu tố quyết định hiệu quả bảo vệ gần như tuyệt đối.
Thứ hai, đáp ứng miễn dịch ở lứa tuổi này mạnh mẽ hơn. Nhiều nghiên cứu cho thấy nồng độ kháng thể sinh ra sau tiêm ở trẻ vị thành niên cao hơn rõ rệt so với người trưởng thành, giúp duy trì khả năng bảo vệ lâu dài.
Thứ ba, tiêm sớm giúp xây dựng “lá chắn miễn dịch” trước khi nguy cơ gia tăng. Các điều tra dân số gần đây cho thấy độ tuổi quan hệ tình dục lần đầu có xu hướng ngày càng trẻ, trong khi tuổi kết hôn lại ngày càng muộn. Điều này khiến nguy cơ nhiễm HPV kéo dài nhiều năm, làm tăng khả năng xuất hiện tổn thương tiền ung thư nếu không được phòng ngừa kịp thời.
Theo CDC, vắc xin HPV có hiệu quả bảo vệ gần 100% đối với các tổn thương tiền ung thư cổ tử cung và sùi mào gà do các chủng HPV nguy cơ cao gây ra. Tại những quốc gia triển khai tiêm chủng sớm và rộng rãi, tỷ lệ nhiễm HPV và tổn thương tiền ung thư đã giảm mạnh.
Dữ liệu cho thấy, nhiễm HPV đã giảm 71% ở trẻ em gái tuổi thiếu niên, 61% ở phụ nữ trẻ, và 40% các tổn thương tiền ung thư cổ tử cung ở nhóm đã tiêm phòng. Đây là bằng chứng rõ ràng cho thấy tiêm chủng sớm mang lại lợi ích sức khỏe cộng đồng vượt trội.
HPV là bệnh lây truyền qua đường tình dục phổ biến nhất hiện nay. Phần lớn người nhiễm HPV không có triệu chứng và có thể tự đào thải virus. Tuy nhiên, nhiễm HPV dai dẳng, đặc biệt với các chủng nguy cơ cao như HPV 16 và 18, có thể dẫn đến các tổn thương tiền ung thư như CIN 2, CIN 3 (HSIL) và tiến triển thành ung thư cổ tử cung sau nhiều năm.
Quá trình tiến triển từ nhiễm HPV đến ung thư thường âm thầm, kéo dài hàng chục năm. Điều này khiến nhiều phụ nữ chỉ phát hiện bệnh khi đã ở giai đoạn muộn, làm giảm hiệu quả điều trị và tăng tỷ lệ tử vong.
Tiêm phòng sớm – giải pháp kinh tế và bền vững. Nghiên cứu tại nhiều quốc gia cho thấy tiêm vắc xin HPV ở lứa tuổi 9–14 không chỉ hiệu quả về y tế mà còn hiệu quả về kinh tế, giúp giảm chi phí điều trị ung thư, giảm gánh nặng cho hệ thống y tế và gia đình người bệnh.
Tuy nhiên, tại Việt Nam, tỷ lệ bao phủ vắc xin HPV vẫn còn thấp. Nghiên cứu năm 2021 cho thấy chỉ khoảng 12% phụ nữ và trẻ em gái trong độ tuổi 15–29 được tiêm phòng HPV, góp phần lý giải vì sao số ca mắc mới và tử vong do ung thư cổ tử cung vẫn ở mức cao.
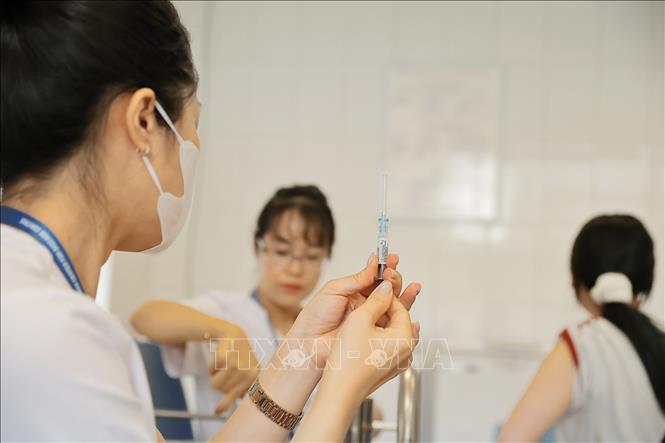
Hướng tới mục tiêu loại trừ ung thư cổ tử cung. Chiến lược toàn cầu của WHO đặt mục tiêu đến năm 2030: 90% trẻ em gái được tiêm đủ vắc xin HPV, 70% phụ nữ được tầm soát định kỳ, và 90% trường hợp tổn thương được điều trị kịp thời. Đây là “ba trụ cột” then chốt để loại trừ ung thư cổ tử cung khỏi các vấn đề sức khỏe cộng đồng.
Tại Việt Nam, Bộ Y tế đã triển khai nhiều chiến dịch truyền thông nhằm nâng cao nhận thức về tiêm chủng HPV và tầm soát ung thư cổ tử cung. Tuy nhiên, để đạt mục tiêu dài hạn, cần sự vào cuộc đồng bộ của ngành y tế, giáo dục, gia đình và toàn xã hội.
Ung thư cổ tử cung và các ung thư liên quan HPV có thể phòng ngừa gần như hoàn toàn nếu được tiêm vắc xin đúng độ tuổi, kết hợp tầm soát và điều trị sớm. Trong đó, lứa tuổi 9–14 chính là “thời điểm vàng”, mang lại hiệu quả bảo vệ cao nhất, bền vững nhất.
Tiêm vắc xin HPV sớm không chỉ là lựa chọn y tế cá nhân, mà còn là đầu tư cho sức khỏe cộng đồng và tương lai của cả một thế hệ, góp phần hiện thực hóa mục tiêu loại trừ ung thư cổ tử cung tại Việt Nam trong những thập kỷ tới.
Theo baotintuc.vn




 In bài viết
In bài viết